CITA ESTE TRABAJO
Valdés Delgado T, Rodríguez-Téllez M. Tratamiento endoscópico de las varices gástricas: ¿cuándo y cómo? RAPD 2024;47(3):123-130. DOI: 10.37352/2024473.3
Introducción
Las varices gástricas (VG) están presentes en aproximadamente el 20% de los pacientes cirróticos con hipertensión portal (HP), siendo el sangrado de estas menos frecuente que el sangrado por varices esofágicas (VE). No obstante, cuando las VG sangran, lo hacen de forma más rápida y profusa conllevando a una mayor mortalidad (tasas de mortalidad de hasta el 45%), mayores tasas de fracaso terapéutico y con ello de resangrado (tasas de resangrado 35-90%)[1]. Todo ello, sumado a la complejidad de su fisiopatología y vascularización, nos supone un reto diagnóstico y sobre todo terapéutico.
Por lo general, los factores de riesgo de sangrado de las VG son: enfermedad hepática avanzada (Child B-C), VG >5 mm, VG con puntos rojos y su ubicación, la varices fúndicas (VF) tienen mayor riesgo de sangrado que el resto[2].
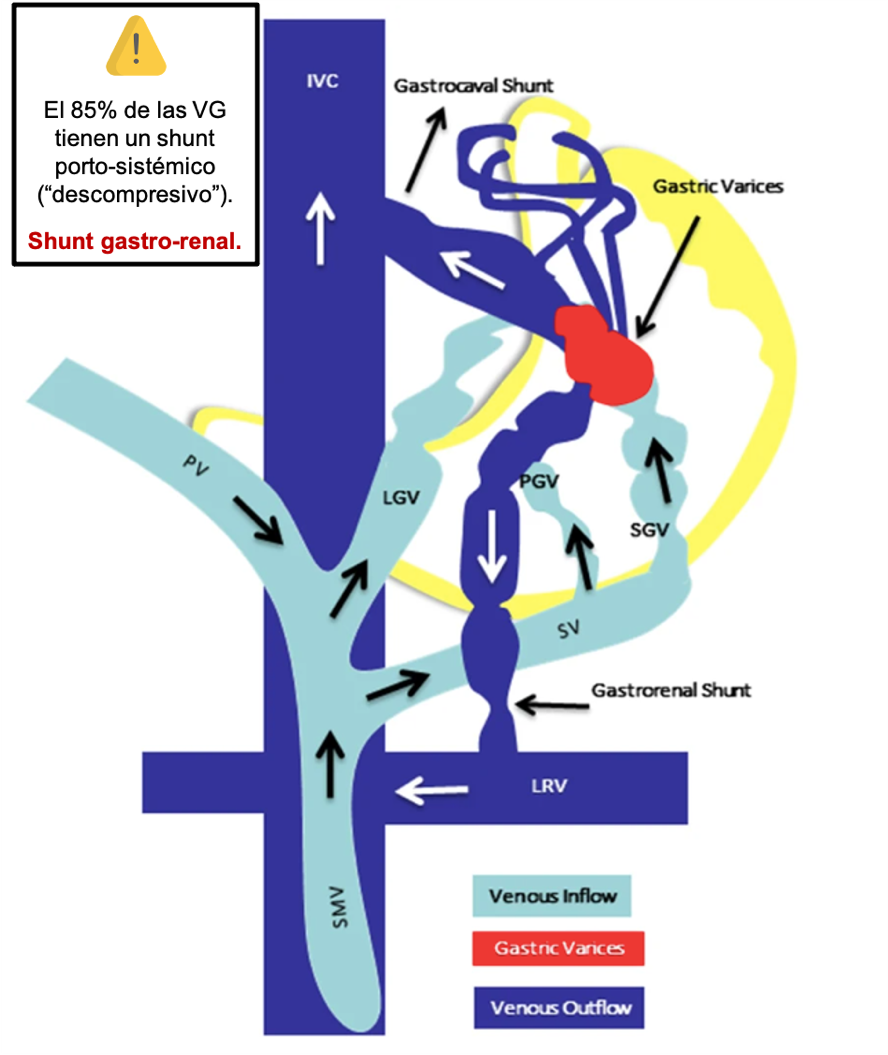
En cuanto a su fisiopatología saber que, las VG están formada por una vena aferente, nutricia o vena de entrada y una vena eferente o de salida. Esta vena eferente, en el 85% de los casos, la conforma un shunt portosistémico descompresivo, al que se atribuye las complicaciones sistémicas del tratamiento más utilizado en la actualidad, la inyección de cianocrilato[3],[4] (Figura 1).
Clasificación
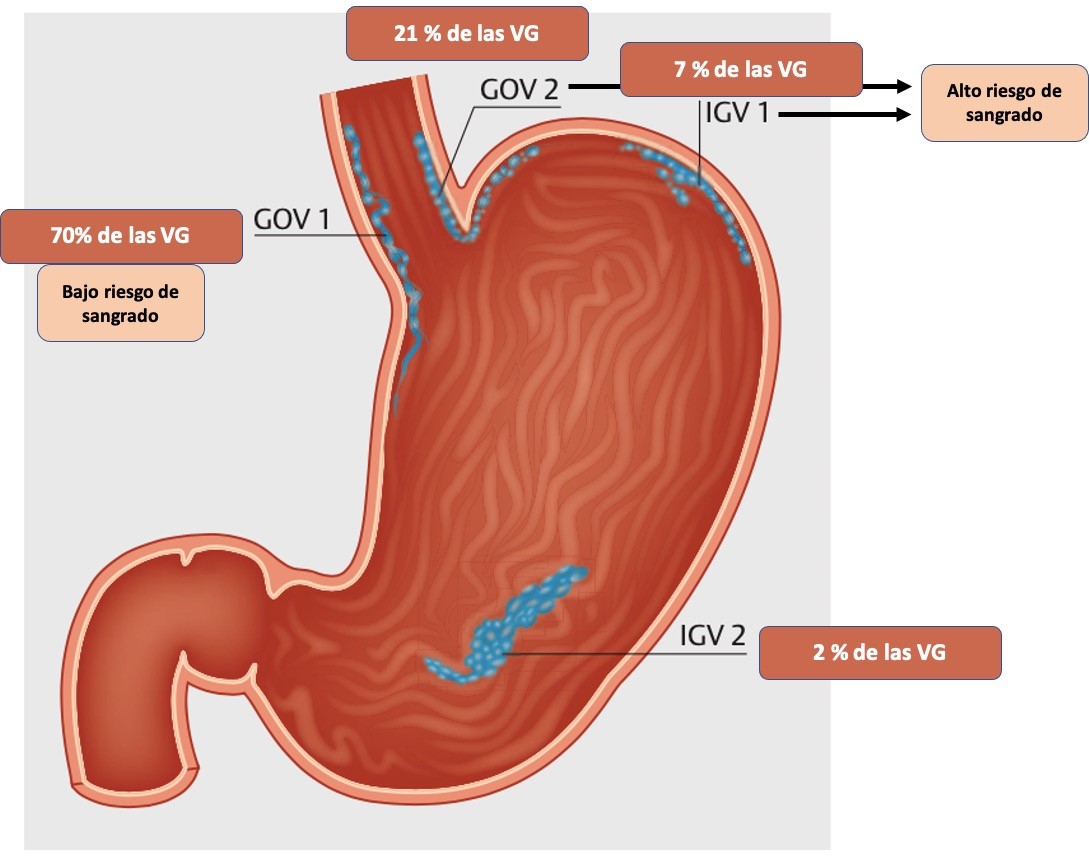
Para poder tratarlas correctamente es imprescindible definirlas y caracterizarlas con criterio. Existen varias clasificaciones[5],[6], pero la utilizada en endoscopia y respaldada por Baveno VII[7], es la clasificación de Sarin[1]. Esta las divide según su localización, en varices esofagogástricas o "de la unión" tipo GOV-1 (se extienden hacia la curvatura menor) y GOV-2 (se extienden hacia el fundus); por otro lado varices gástricas aisladas tipo IGV-1 (en el fundus) e IGV-2 en cualquier otra parte. Las más frecuentes son las GOV-1 (70% de las VG) y tienen menos riesgo de sangrado. Por el contrario las IGV-1 y las GOV-2 son menos frecuente pero tienen alto riesgo de sangrado, y son el origen del sangrado por VG en el 60-70% de las ocasiones[7],[8] (Figura 2). Estas VF son el foco de esta controversia.
Figura 2
Vascularización varices gástricas (VG). Figura de Phillips et al. BMC Gastroenterol (2020). ICV: vena cava inferior. LRV: Vena renal izquierda. PV: Vena porta. SMV: Vena mesentérica superior. SV: Vena esplénica. LGV: Vena gástrica izquierda. SGV: Vena gástrica corta. PGV: Vena gástrica posterior.
Tratamientos disponibles
Según qué escenario se nos presente y qué técnicas estén disponibles en cada centro podremos aplicar un tratamiento u otro.
GASTROSCOPIA CONVENCIONAL
Bandas elásticas.
Inyección de cianoacrilato.
Escleroterapia (etanol, etanolamina o polidocanol).
ECOENDOSCOPIA
Inyección de cianoacrilato.
Liberación de coils.
Liberación de coils + inyección de cianoacrilato.
RADIOLOGÍA INTERVENCIONISTA
TIPS (trans-jugular intrahepatic portosystemic shunt).
BRTO (obliteración retrógrada transvenosa con balón).
Diferentes escenarios clínicos
Varices gástricas con sangrado activo. Siempre hay que aplicar un tratamiento.
Varices gástricas que han sangrado, pero en el momento de la gastroscopia no hay sangrado activo. El tratamiento que aplicaremos es una profilaxis secundaria.
Varices gástricas que nunca han sangrado. El tratamiento que decidamos es una profilaxis primaria.
Tratamiento del sangrado activo por varices gástricas
Valoración inicial, resucitación y medidas generales
El manejo de estos pacientes debe realizarse en unidades de críticos o intermedios, al menos durante las primeras horas.
Baveno VII apoya el seguimiento de una estrategia transfusional conservadora, estableciendo como objetivo una hemoglobina de 7-8 g/dL; y evitar la trasfusión sistemática de plasma fresco congelado o de plaquetas.
Específicamente, se desaconseja la intubación orotraqueal de forma sistemática antes de la endoscopia, reservando esta última para los pacientes con alteración del nivel de consciencia o hematemesis activa.
La prevención de la infección bacteriana sigue siendo un objetivo prioritario y la ceftriaxona intravenosa (1g/24 horas), la opción más utilizada en práctica clínica. Se recomienda retirar los inhibidores de la bomba de protones una vez que la endoscopia confirma el origen varicoso de la hemorragia.
La terapia hemostática farmacológica específica de la hemorragia aguda consiste en la administración precoz de fármacos vasoactivos (terlipresina, somatostaina u octreótido) lo más precoz posible, que se mantendrán durante 2-5 días, sumados al tratamiento endoscópico en las primeras 12 horas tras la estabilización del paciente (o tan pronto como sea seguro si persiste la inestabilidad). Por estas razones se considera fundamental que los hospitales que atienden a pacientes con hemorragia varicosa aguda dispongan de un gastroenterólogo con experiencia en endoscopia las 24 horas del día[9].
Tratamiento endoscópico específico
Siempre que haya un sangrado activo en el momento de la realización de la gastroscopia hay que aplicar algún tratamiento endoscópico.
Las opciones endoscópicas actualmente disponibles para tratar la hemorragia aguda por VG incluyen la escleroterapia, la ligadura con banda elástica (LEB) y la inyección de cianoacrilato. Sin embargo, los datos de alta calidad para elegir la estrategia óptima, siguen siendo limitados, con inconsistencias entre los ensayos respecto a la mortalidad, la incidencia de resangrado y eventos adversos.
Varias revisiones sistemáticas/metaanálisis[10]-[13] han evaluado la eficacia de la inyección de cianoacrilato para el tratamiento de la hemorragia por VG y comparándolo con otros métodos endoscópicos (escleroterapia o LEB), siendo el cianoacrilato superior en la mayoría de los resultados, logrando mejores tasas de hemostasia inmediata y de prevención del resangrado.
Basadas en la evidencia actual, las guías de práctica clínica (ESGE y Baveno VII[7],[8]) recomiendan:
Las VG tipo GOV-1 y IGV-2 se pueden tratar igual que las VE con LEB.
Las VG tipo GOV-2 e IGV-1 se deben tratar con la inyección de cianoacrilato mediante gastroscopia convencional, consiguiendo altas tasas de hemostasia inmediata y bajas tasas de resangrando. Además de eficaz, es fácil y segura de aplicar en una urgencia.
El cianoacrilato es un adhesivo tisular que se polimeriza rápidamente al entrar en contacto con la sangre y se convierte en un material duro, acrílico, que va a obliterar la variz[3],[14]. En Estados Unidos la FDA lo aprobó en 1998, pero tiene un uso restringido y pocos centros autorizados lo pueden utilizar. A pesar de ser descrito en 1986 por primera vez para el tratamiento de las VG por Soehendra, hay varias formas de hacerlo y es lo que hace a la técnica algo confusa y compleja para los endoscopistas. Por ello, el servicio de endoscopia de nuestro hospital (Hospital Universitario Virgen Macarena) junto con enfermería, hemos desarrollado un protocolo acorde con nuestra disponibilidad y experiencia, explicando paso a paso todo el proceso (Figura 3).
Lubricar el canal con acetona/silicona.
Desconectar la aspiración.
Purgar el inyector con suero fisiológico (aprox 1,5-2 ml).
Cargar 2 ampollas de cianoacrilato (0,5 ml + 0,5 ml) mezclado con 1 ml de lipiodol en una jeringa de 5 ml.
Inyectar el pegamento y rápidamente empujar con 1,5-2 ml de suero fisiológico.
Guardar la aguja dentro del catéter para evitar impactación en el tejido (adhesivo).
Retirar el gastroscopio sin guardar el catéter dentro del canal y luego cortar la punta del catéter para poder retirar el mismo.
Además de la preparación y cuidados en la inyección, debemos tener unas precauciones especiales con el cianoacrilato, como en los grandes shunts portosistémicos, defectos del tabique cardíaco o síndrome hepatopulmonar, por el riesgo de embolismos sintomáticos y graves. Se usa el lipiodol con el objetivo de controlar el tiempo de polimerización y, muy importante, como medio de contraste, ventaja especialmente útil en casos de sospecha de embolización. Aunque en la mayoría de los casos los émbolos sistémicos son asintomáticos, hay trabajos que describen hasta el 50% de éstos[15],[16],[17].
Otras complicaciones de esta técnica son la formación de úlceras o fístulas post-inyección, así como infecciones sistémicas. Especial mención, a las complicaciones relacionadas con el equipo, como son, la adherencia del pegamento a la lente, o al canal del gastroscopio.
Todos estos inconvenientes que tiene la inyección directa de cianoacrilato mediante gastroscopia, se pueden minimizar o incluso anular mediante su administración guiada por ecoendoscopia, además esto también permitiría la liberación de coils[15],,[17].
La primera vez que se llevó a cabo la técnica de liberación de coils guiada por ecoendoscopia para tratar la hemorragia aguda por varices gástricas fue en el Hospital Universitario Virgen Macarena de Sevilla en 2010, por Romero-Castro et al.[15]. En 2011, Binmoeller et al.[18] describieron esta misma técnica, combinada con cianoacrilato, logrando una tasa de obliteración de las varices gástricas del 96% en una sola sesión de tratamiento, sin signos clínicos de embolización con cianoacrilato. Desde este estudio inicial, se han publicado múltiples estudios retrospectivos, dos ensayos clínicos aleatorios y revisiones/metanálisis sistemáticos sobre este tema[19],[20], concluyendo que el tratamiento de la hemorragia aguda por VG es más eficaz y seguro guiado por ecoendoscopia y combinado (coils + cianoacrilato).
A pesar de esta evidencia en la literatura, por el momento, las guías de práctica clínica[7],[8], no proponen, con fuerte recomendación, esta técnica combinada guiada por ecoendoscopia, como tratamiento de elección en el sangrado agudo de VG. Quizás sea por su complejidad para aplicarla en una urgencia, son técnicas más seguras pero únicamente realizadas por personal experto y son más costosas.
Donde la recomendación de la técnica combinada guiada por ecoendoscopia es fuerte, igualada a las otras opciones, es en la profilaxis secundaria, que veremos posteriormente.
Sangrado persistente o resangrado precoz de las varices gástricas
Cuando fracasa la hemostasia primaria endoscópica o tenemos un sangrado recurrente precoz hay que recurrir a las técnicas radiológicas de rescate urgente, TIPS o BRTO. Hay datos muy limitados de alto nivel que comparen TIPS y BRTO en estas situaciones[21],[22]. BRTO y TIPS tienen similares tasas de éxito técnico y de efectos adversos. El TIPS se asocia con tasas más altas de encefalopatía hepática y la BRTO con agravamiento a largo plazo de las várices esofágicas. Debido a la calidad limitada de los datos comparativos, actualmente no se dispone de criterios de selección específicos, por lo tanto hay que individualizar según el paciente y la experiencia del centro.
Profilaxis primaria y secundarias de las varices gástricas
La profilaxis primaria (VG que nunca han sangrado), se realiza igual y con los mismos criterios que las VE. Cuando los pacientes no pueden recibir beta-bloqueantes no selectivos (BBNS) (por intolerancia o contraindicación), en el caso de las VG tipo GOV-1 se deben tratar como las VE con LEB. Sin embargo, en el caso de las VF, tipo GOV-2 o IGV-1, hasta la fecha no existen recomendaciones firmes sobre el tratamiento endoscópico de las mismas en pacientes con intolerancia a BBNS. De hecho, la ESGE sugiere, con recomendación débil y evidencia baja, que es igual de válido no realizar ningún tratamiento o tratar las mismas, ya sea con la inyección de cianoacrilato mediante gastroscopia o tratamiento mediante ecoendoscopia con coils + cianoacrilato, individualizando caso por caso, y en caso de tratarse, realizarse en centros con experiencia en la técnica[8].
En la profilaxis secundaria (VG que han sangrado en algún momento), las GOV-1 se tratan igual que las VE. En cuanto a las VF, tipo GOV-2 e IGV-1, es difícil proporcionar recomendaciones sólidas basadas en la evidencia, debido a la heterogeneidad de investigaciones previas y la falta de definiciones uniformes o resultados estandarizados. La literatura disponible consta de series de casos, estudios de cohortes restringidos y unos pocos ensayos aleatorios pequeños, con sesgos de selección significativos[23]. Por ello, la ESGE recomienda un enfoque individualizado, basado en los factores del paciente y la experiencia local para las terapias de erradicación de las VF, planteando inyección endoscópica de cianoacrilato +/- BBNS, tratamiento combinado con coils + cianoacrilato guiada por ecoendoscopia, colocación de TIPS o BRTO8. Un metanálisis en red publicado recientemente[24], sugirió que la BRTO puede ser la mejor intervención para prevenir el resangrado de las VF (profilaxis secundaria), mientras que no se puede recomendar el tratamiento en monoterapia de los BBNS; sin embargo, son muy necesarios estudios comparativos directos comparativos.
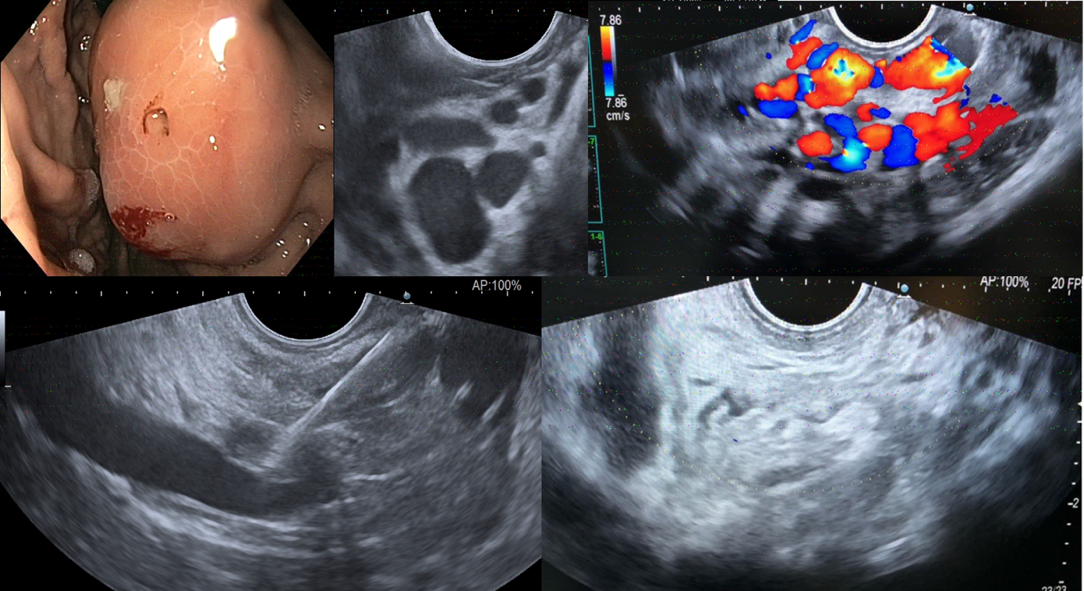
En cuanto a los tratamientos guiados por ecoendoscopia, la diana es puncionar el vaso nutriente, la vena perforante; o bien, en su defecto, directamente la variz. Además esto nos permite realizarlo cuando la visión endoscópica es limitada por el sangrado, ya que con el Doppler localizamos los vasos y el flujo, además, el Doppler, también nos permite comprobar el cese del flujo cuando la variz está obliterada (Figura 4). Esto lo podemos llevar a cabo con diferentes métodos de obliteración: sólo con cianoacrilato, sólo con coils, o con la combinación de ambos. Tras una primera sesión de tratamiento de las VG, se recomienda la siguiente revisión a los 4-6 días y posteriormente, como las VE, cada 2-4 semanas hasta conseguir la obliteración completa de la VG[25]. A continuación explicamos los pasos para la inyección de cianoacrilato y colocación de coils guiada por ecoendoscopia.
Figura 4
Ejemplo caso clínico Dr. Romero. Colocación de coils en variz GOV-2. Variz gástrica con flujo Doppler intenso (foto 3). Inyección de 6 coils (foto 4). Cese completo del flujo intravariz (foto 5).
Técnica de inyección de cianoacrilato guiada por ecoendoscopia:
Aguja de 22G purgada por glucosmon.
Cianoacrilato con lipiodol 1:1.
Evitar movimientos laterales con la aguja dentro de la variz.
Comprobar perforante aferente: contraste o Doppler.
Inyección 1 ml de cianoacrilato por encima de la capa muscular.
Comprobar oclusión de la variz con doppler.
Técnica de coloación de coils guiada por ecoendoscopia:
Aguja 19 G.
Coils diámetro 20% mayor que la variz: 8-20 mm.
Retirar estilete y empujar coil con el mismo.
Comprobar inserción intravaricosa del coil.
Tantos coils como sean necesarios.
Igualmente que para las VE, los pacientes con VG y alto riesgo de fracaso al tratamiento estándar se beneficiarían de la colocación de un TIPS preventivo en las primeras 72h[7],[8].
Conclusiones
El tratamiento de elección en el sangrado agudo de las varices fúndicas (GOV-2 e IGV-1) es la inyección de cianocrilato mediante endoscopia convencional.
La terapia guiada por ecoendoscopia puede ser especialmente útil en situaciones concretas: poca visibilidad y retratamientos. Reduce las complicaciones derivadas del cianoacrilato y permite la liberación de coils.
El tratamiento guiado por ecoendoscopia combinado (coils + cianocrilato) parece ser la estrategia más eficaz y segura hoy en día, pero son necesarios estudios controlados bien diseñados para posicionarla de elección. Esto conseguirá que en los próximos años haya un posicionamiento con más fortaleza en las recomendaciones.
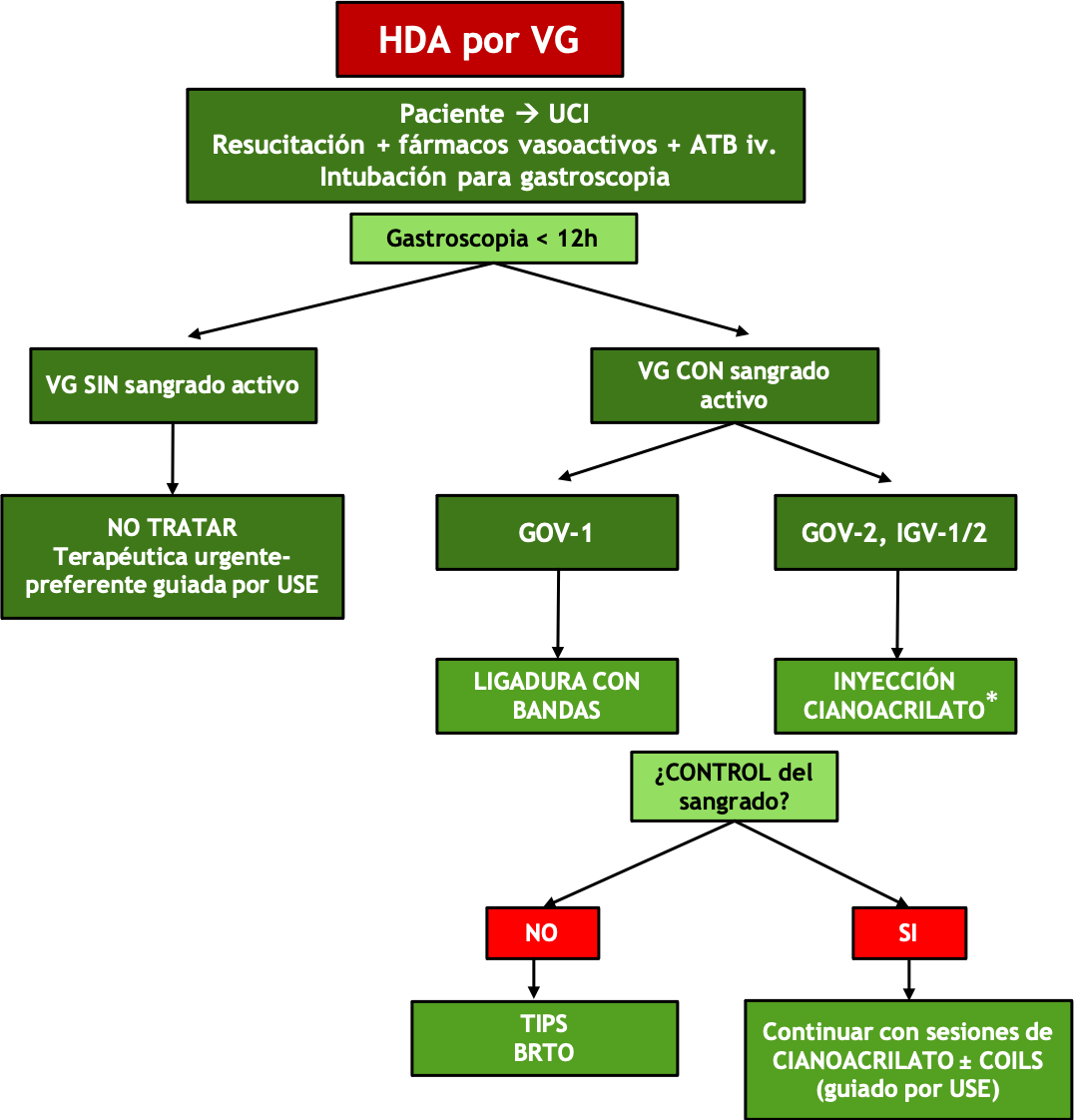
Por último, y a modo de conclusión, dejamos representado gráficamente el algoritmo de actuación que seguimos cuando hay una hemorragia activa por VG en el HUVM (Figura 5).
Figura 5
Algoritmo hemorragia aguda por varices gástricas. (VG: Varices gástricas. UCI: Unidad cuidados intensivos. ATB iv: Antibioterapia intravenosa. BRTO: Obliteración retrógrada transvenosa con balón). * Mediante endoscopia estándar sólo en emergencia sin ecoendoscopista experimentado disponible. Preferible tratamiento guiado por ecoendoscopia (coils+/-cianocrilato).

 Descargar número completo
Descargar número completo Download full issue
Download full issue