CITA ESTE TRABAJO
Sánchez Moreno S, Sánchez García O, Navarro Moreno E, Martínez Amate E. Colitis isquémica secundaria a malformación arteriovenosa, una causa infrecuente de hemorragia digestiva. RAPD 2024;47(6):559-560. DOI: 10.37352/2024476.5
Introducción
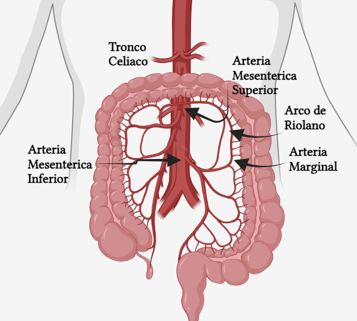
La isquemia mesentérica crónica (IMC) se trata de una patología digestiva infrecuente en la práctica clínica, ocasionada por una disminución del flujo, por bajo gasto o por la presencia de estenosis, en los principales vasos mesentéricos[1], cuya anatomía se detalla en la tabla 1.
Tabla 1
Irrigación visceral de cada una de las estructuras vasculares arteriales que constituye el territorio vascular mesentérico.
Clínicamente, menos del 2% de los pacientes presentan la triada característica de: dolor abdominal, sitofobia y pérdida de peso involuntaria. Dicha ausencia de síntomas se debe a que el intestino está protegido de isquemia por la existencia de múltiples colaterales entre sus principales vasos, como son la arteria pancreatoduodenal entre el TC y la AMS o la arteria marginal y el arco de Riolano entre la AMS y la AMI (Figura 1). No obstante, se está observando durante la última década un aumento de su incidencia secundario al envejecimiento poblacional; al aumento de la prevalencia de factores de riesgo cardiovascular como la hipertensión, la diabetes o la obesidad, siendo por todo ello, cada vez más frecuente diagnosticar en las consultas de gastroenterología o unidades de endoscopia[2].
Los síntomas característicos de la IMC suelen observarse frecuentemente en pacientes con síndrome constitucional, debiendo incluirse la IMC y otras patologías digestivas no neoplásicas, como la enfermedad péptica o la pancreatitis crónica, dentro del diagnóstico diferencial[3]. Todas estas patologías, incluida la IMC, asocian una elevada morbimortalidad, directamente proporcional al retraso diagnóstico e inicio de medidas terapéuticas. Inicialmente, se opta por un manejo conservador con medidas higiénico-dietéticas y control de los factores de riesgo cardiovascular, optando por un abordaje quirúrgico en caso de pacientes sintomáticos o con una importante afectación vascular[4].
Caso clínico
Se presenta el caso de un paciente de 65 años, con varios factores de riesgo cardiovascular, entre los que destaca: hipertensión arterial, dislipemia, diabetes tipo II y fumador activo. Destaca antecedentes de isquemia crónica en miembros inferiores secundarios a enfermedad ateroesclerótica generalizada, en tratamiento con cilostazol y pentoxifilina.
El paciente acude a consultas externas de Aparato Digestivo, derivado desde Atención Primaria, por cuadro de dolor abdominal en mesogastrio de predomino postprandial, junto con hiporexia y pérdida de peso de hasta 20 kg en los últimos tres meses. Se realiza estudio con analítica que destaca hipoproteinemia (6 g/dl) con hipoalbuminemia (2,8 g/dl) y leve alteración del perfil hepático (GOT 48 U/L, GPT 58 U/L, GGT 188 U/L, FA 91 U/L) sin otras alteraciones significativas.
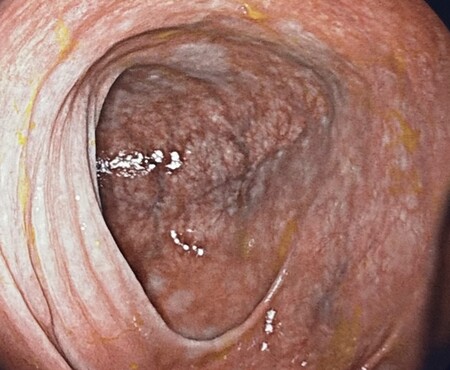
Dado la existencia de síntomas de alarma se decide realizar estudio endoscópico completo con gastroscopia y colonoscopia. En dicho estudio, se objetivan zonas parcheadas de eritema y mucosa blanquecina junto con úlceras-erosiones fibrinadas, algunas de ellas excavadas, con bordes congestivos, que sugieren un origen isquémico. Se localizan principalmente en cuerpo gástrico distal, antro gástrico, duodeno y colon ascendente (Figuras 2-5). El estudio histológico fue compatible con infiltrado inflamatorio crónico sin signos de metaplasia intestinal y colitis linfoplasmocítica en las muestras de colon proximal. Dada la inespecificidad de los hallazgos histológicos y la alta sospecha de trastorno isquémico subyacente se solicita AngioTC para completar el estudio etiológico.
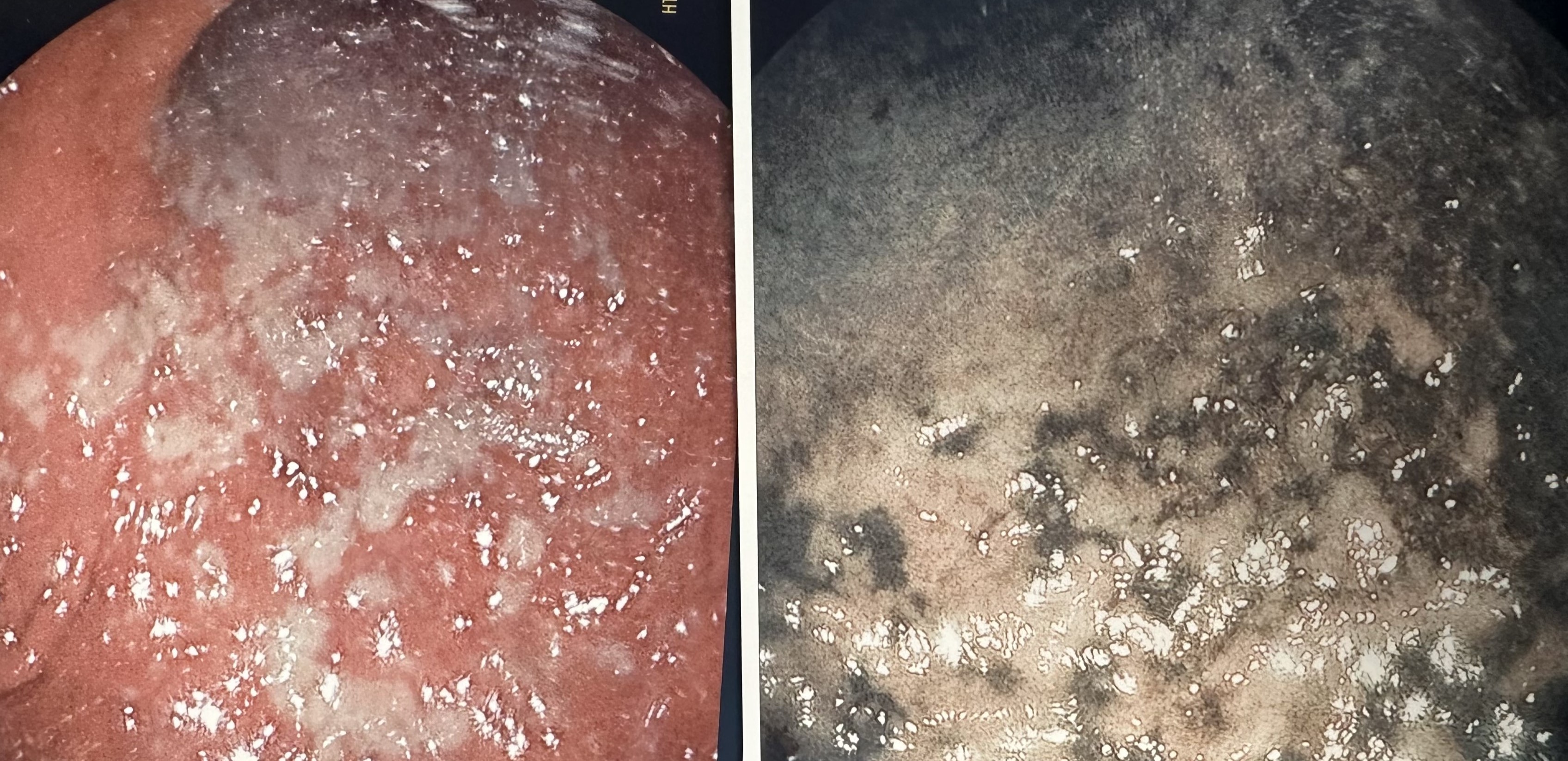
Figura 2
Mucosa gástrica distal en su unión con antro gástrico con zonas parcheadas de mucosa blanquecina más marcadas hacia curvatura menor y antro que impresionan de naturaleza isquémica visualizadas con luz blanca (izquierda) y con luz NBI (derecha).
Figura 3
Imagen en retrovisión apreciando afectación de cuerpo gástrico distal, con respeto de fórnix y cuerpo gástrico proximal.
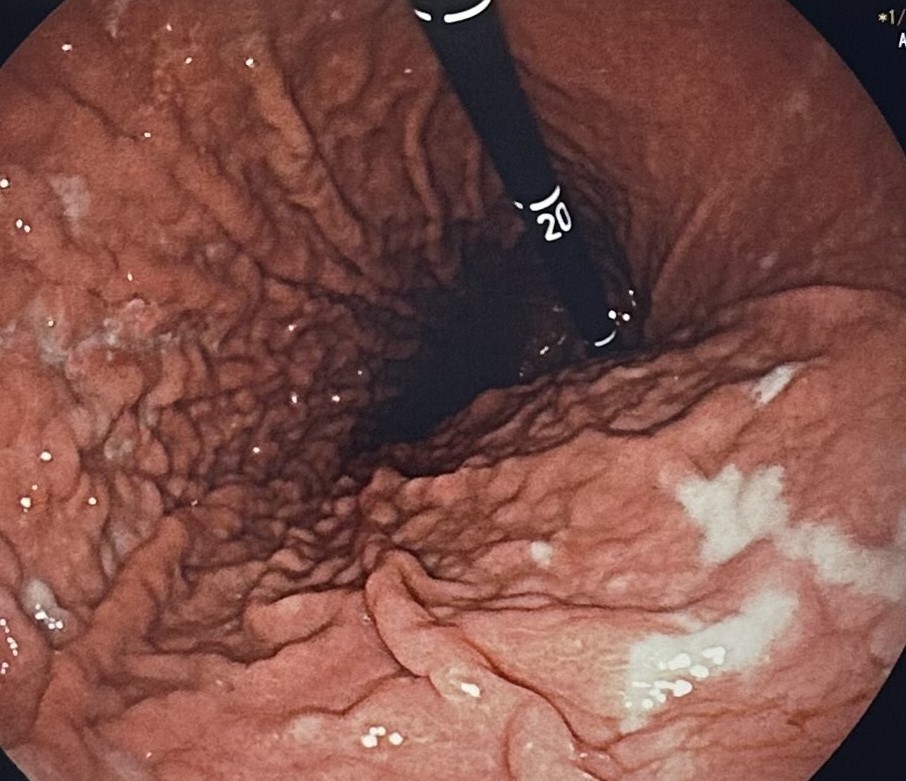
Figura 4
Segunda porción duodenal con áreas parcheadas de eritema y zonas de mucosa blanquecina, con úlceras-erosiones fibrinadas aisladas.
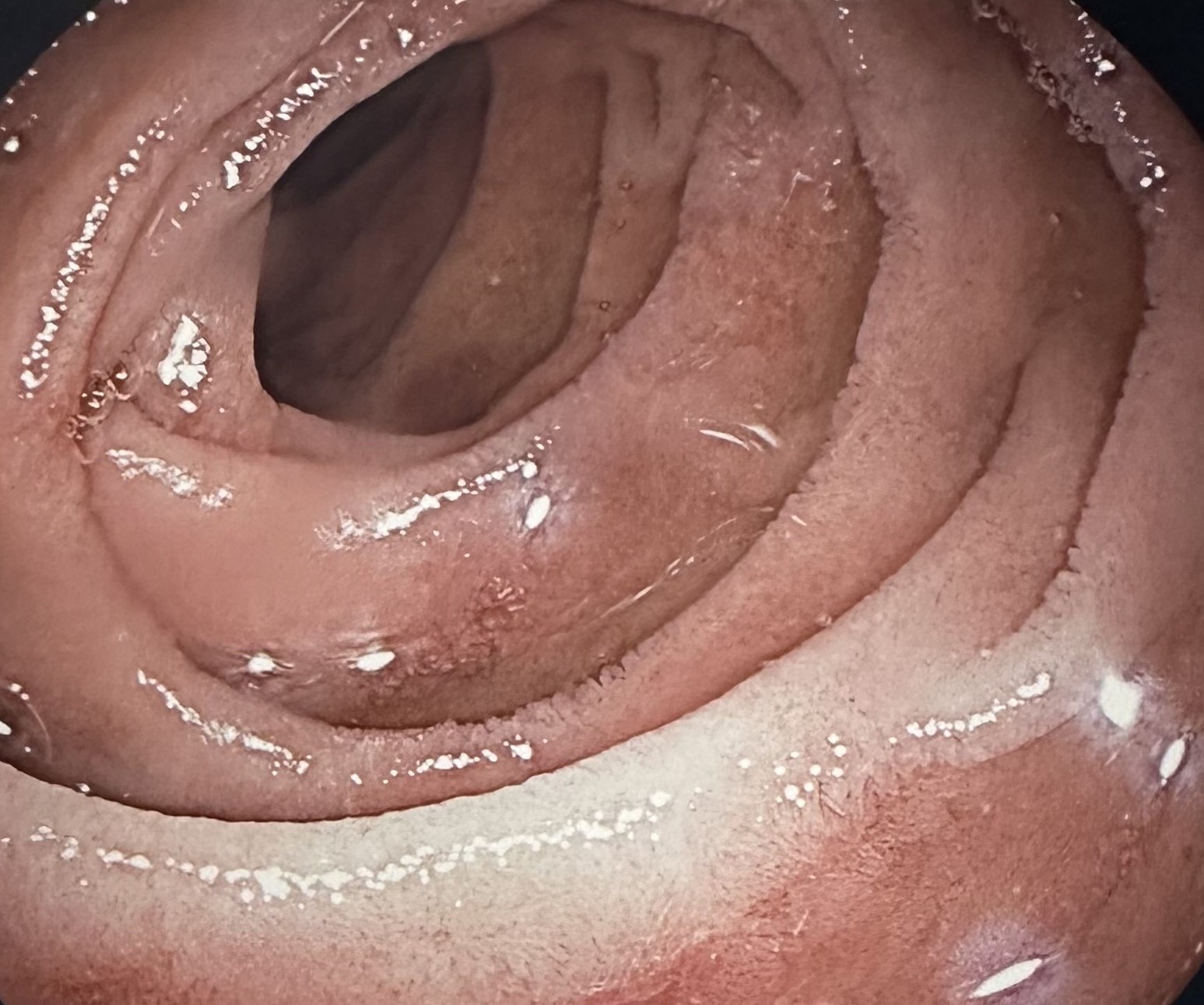
Figura 5
Colon ascendente proximal con áreas parcheadas de mucosa blanquecina y algunas erosiones fibrinadas aisladas, más marcadas en válvula ileocecal y ciego.
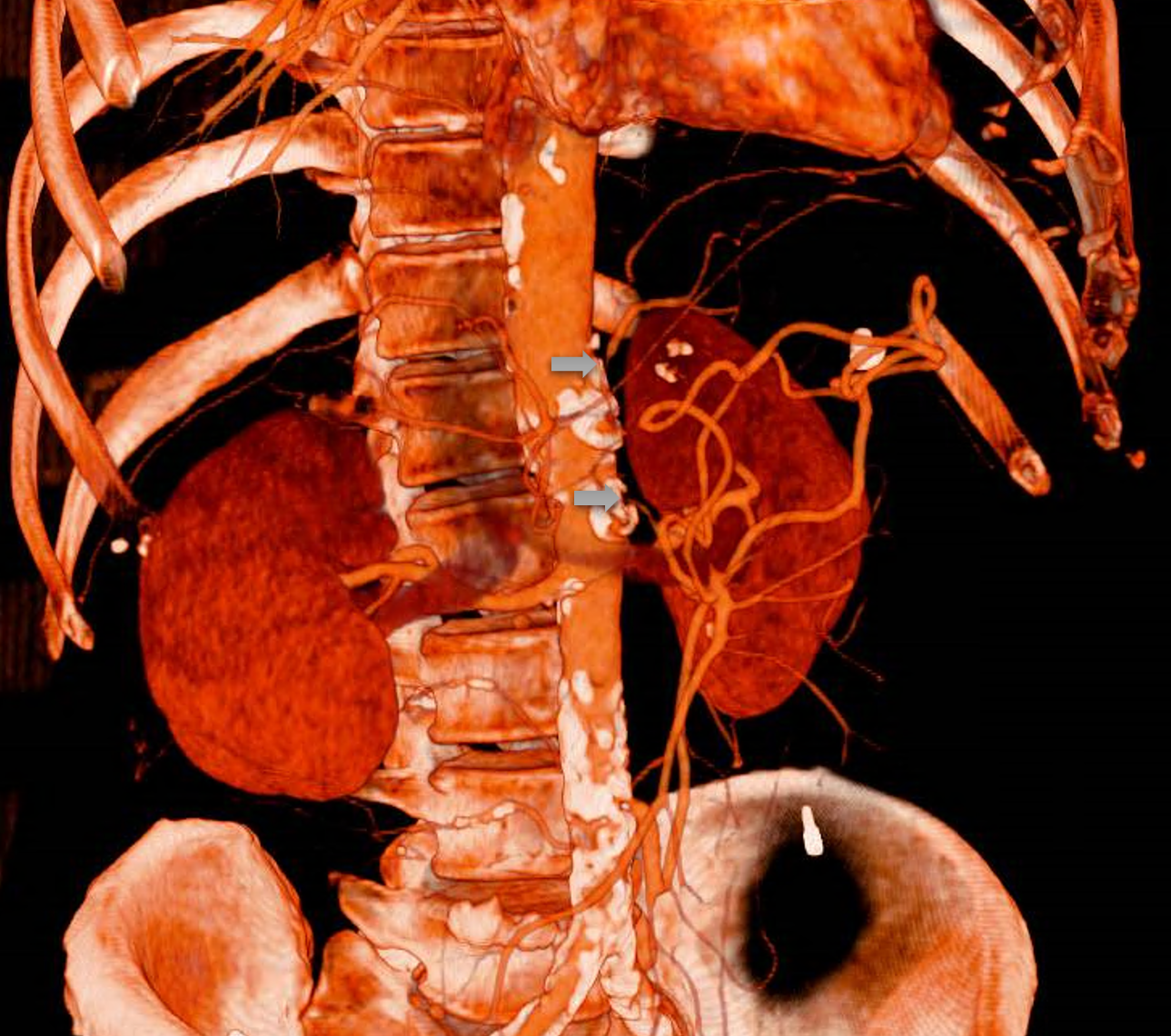
Pocos días después de la valoración en consulta, el paciente acude a urgencias por un cuadro de dolor abdominal intenso y vómitos alimenticios posprandiales, sin otros síntomas de interés. A la exploración presenta dolor generalizado a la palpación sin signos de peritonismo. Se realiza TC abdominal urgente que muestra una estenosis crítica en el origen del tronco celíaco con relleno filiforme de arterias distales y oclusión completa proximal de la arteria mesentérica superior con signos de repermeabilización distal por colaterales (hallazgo que sugiere cronicidad del cuadro isquémico), ambas oclusiones vasculares ocasionadas por placas de ateroma (Figura 6). Secundariamente se observan datos de hipoperfusión hepática y esplénica, sin asociar signos de sufrimiento de asas intestinales.
Figura 6
Reconstrucción de Angio-Tc con estenosis crítica en origen del tronco celiaco y oclusión proximal de arteria mesentérica superior con relleno filiforme de las arterias distales.
Se procede al ingreso del paciente optándose, inicialmente, por un tratamiento quirúrgico endovascular con intención de recanalizar la arteria mesentérica superior, el cual fracasa, con persistencia de síntomas abdominales posprandiales. Finalmente, se opta por recanalizar la arteria mesentérica superior mediante un bypass aorto-mesentérico, observándose posteriormente una leve mejoría clínica del paciente.
Actualmente, el paciente continúa en seguimiento en las consultas de Angiología y Cirugía Vascular. No obstante, dado que persiste el hábito tabáquico, han reaparecido los síntomas posprandiales, junto con un empeoramiento de las parestesias en los miembros inferiores.
Discusión
La isquemia mesentérica crónica (IMC) es una patología digestiva infraestimada, cuyo diagnóstico tardío asocia un mayor riesgo de discapacidad y mortalidad. La IMC se produce por causas oclusivas o no-oclusivas, siendo la prevalencia global desconocida. En series forenses post-mortem se estima una prevalencia del 6-29%, superando el 67% en series de pacientes mayores de 80 años. No obstante, menos del 2% de los pacientes con estenosis críticas de los vasos mesentéricos presentarán síntomas dado que la vascularización intestinal se caracteriza por su circulación colateral[2]. La Isquemia mesentérica crónica oclusiva puede ser secundaria a ateroesclerosis, compresión del ligamento arcuato del diafragma, fibrodisplasia, así como, otras causas infrecuentes, como las vasculitis o la enfermedad trombótica. La arterioesclerosis es la etiología más frecuente, siendo característica en mujeres y asociada a factores de riesgo cardiovascular como el tabaquismo, la hipertensión, la diabetes, la dislipemia o los antecedentes familiares de enfermedades cardiovasculares[4].
El síntoma más característico de la IMC es la aparición de dolor abdominal de predominio posprandial, comenzando 15-30 min tras la ingesta y de 2-4 horas de duración (74-100% de los casos). Por ello, el 90% de los pacientes finalmente generan fobia a comer, reduciendo la frecuencia y cantidad de sus ingestas. Secundariamente se produce una pérdida de peso involuntaria de hasta 15 kg (61-94% de los casos), completando así la tríada clínica característica: dolor abdominal de predominio postprandial, sitofobia y pérdida de peso[5]. Por ello, la IMC puede ser fácilmente confundible con un síndrome constitucional, también conocido como síndrome de astenia-anorexia-caquexia, cuyo criterio diagnóstico consiste en la pérdida de al menos el 5% del peso corporal durante mínimo 6 meses[6]. Aunque, se ha generalizado que tras todo síndrome constitucional subyace, a priori, un proceso neoplásico, no debemos olvidar otras entidades clínicas como las enfermedades digestivas no neoplásicas, destacando la IMC.
Existen múltiples algoritmos diagnósticos no estandarizados que recomiendan ante un síndrome constitucional la realización de pruebas de imagen (ecografía abdominal o TC de abdomen) y/o técnicas endoscópicas, con la finalidad de no infradiagnosticar causas digestivas de origen neoplásico o no neoplásico. Los hallazgos endoscópicos característicos de la IMC son edema (35%), eritema (42%), atrofia de la mucosa y erosiones o úlceras (60-80%); y suelen mostrar una afectación continua, en función del territorio vascular afecto[2].
El tratamiento de la IMC en fases precoces incluye el control de los factores de riesgo cardiovascular y la modificación de hábitos de vida, especialmente, el cese del tabaquismo. No obstante, ante la aparición de síntomas se recomienda un abordaje quirúrgico mediante procedimientos endovasculares o abiertos[1],[2].
En conclusión, la IMC es una patología infrecuente con un elevado porcentaje de pacientes asintomáticos y cuya presentación clínica se asemeja al síndrome constitucional, debemos incorporarlo dentro del diagnóstico diferencial ante todo paciente con pérdida de peso involuntaria sobre todo si existen factores de riesgo cardiovascular añadidos. Por otro lado, a pesar de la inespecificidad de los hallazgos endoscópicos e histológicos, los endoscopistas debemos considerarla sobre todo si dichos hallazgos están limitados a un territorio vascular concreto, como fue el caso de nuestro paciente y cuando se hayan descartado, otras causas más frecuentes como neoplasias, infección por H. pylori o consumo de antiinflamatorios no esteroideos. La alta sospecha clínica y los hallazgos endoscópicos fueron cruciales en este caso, pudiendo evitar las complicaciones y la alta morbimortalidad secundaria al retraso diagnóstico.

 Descargar número completo
Descargar número completo Download full issue
Download full issue